癌症,潜伏在我们体内的幽灵。
( [* U3 k3 i9 e7 @; J$ U8 x
9 U% y4 N0 B9 K
每一个拿到确诊报告单的人,总会开始细数过往生活的细节,探寻每一次吞云吐雾,每一次暴饮暴食,尽管当时癌没有叩门,却早已给自己埋下一颗惊雷。
. @8 L* x% p: T2 ~" q
* ]) p4 }5 S1 ?" e2 w
在诸多癌症中,不同于肺癌、肝癌的臭名远扬,胰腺癌始终远离聚光灯,但却来势汹汹,去也匆匆,仅需个把月的时间,确诊的人就像蚍蜉般消散。
% h2 Z+ T% R$ x& d# ^0 u% h, R! ` @" n+ h% g
为什么胰腺癌杀人“快刀斩乱麻”?又都是哪些人群更受胰腺癌“青睐”?
8 U" F/ @! E. u- F8 [$ h
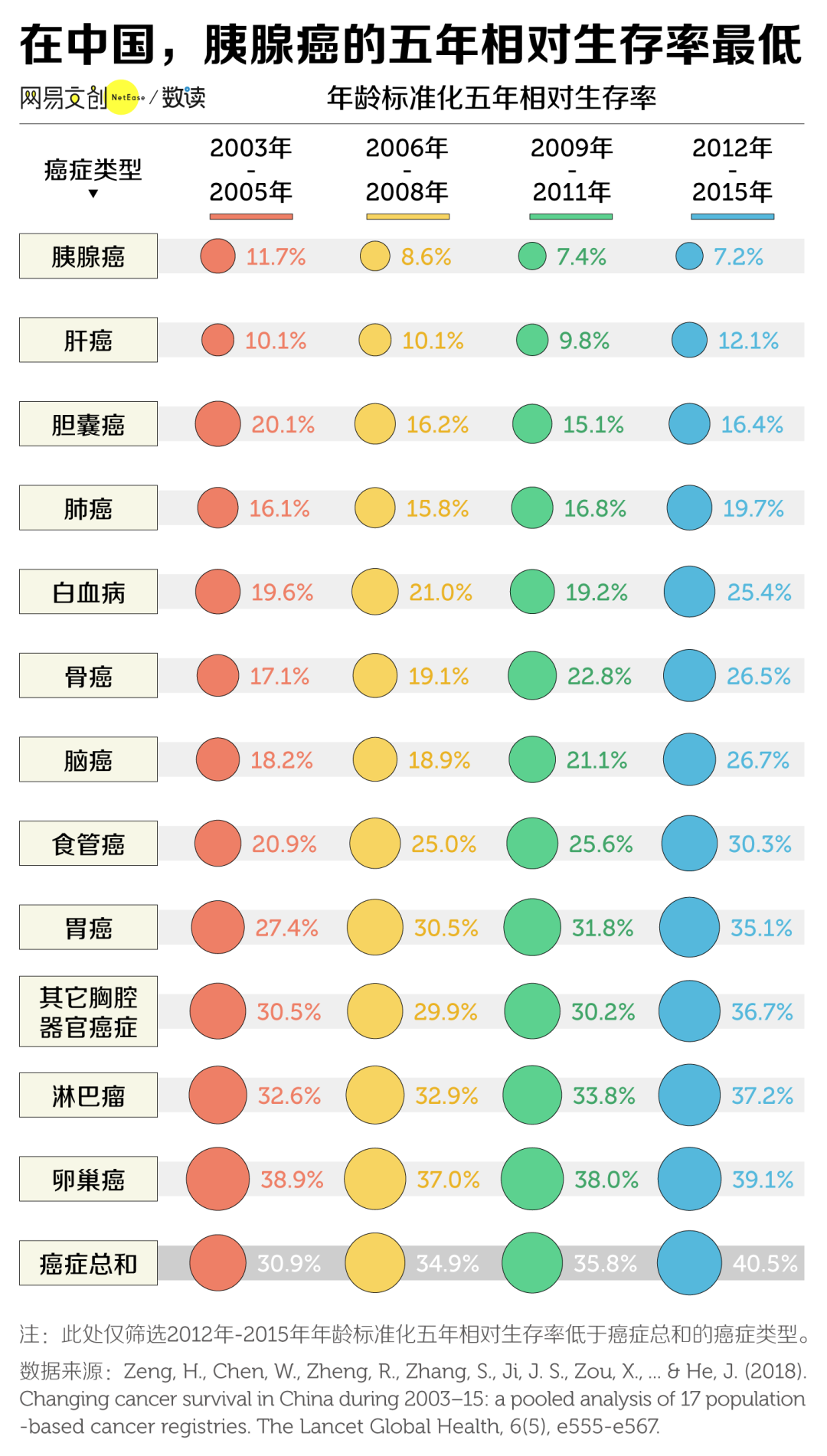
- z$ z% G6 k0 T9 j9 b五年生存率最低的癌症,是它
8 J. X. }! [) u, i* N
+ r: V+ x4 e8 t0 C$ R1 c) e
 4 K2 C4 l2 j7 E5 y# ]$ w- I
* c: E' O1 `1 a( ?6 P- d) D
4 K2 C4 l2 j7 E5 y# ]$ w- I
* c: E' O1 `1 a( ?6 P- d) D很多人可能对胰腺癌比较陌生,确实,如果从发病率和死亡率上看,胰腺癌并非“大癌”。
; F, C0 P. d" p; F+ I8 D/ Y0 I: w3 g* i& D4 g. i/ d7 v, b; ]0 W; _& p
《2020 中国肿瘤登记年报》的数据显示,2017 年中国胰腺癌发病率和死亡率分别为每十万人 4.13 例和 3.66 例。发病率在所有癌症中排在第 13 位,死亡率稍高,排在第 7 位 。
1 }) o3 B j+ g& e; }. x
- A% t% n$ x$ Z作为对比,肺癌的发病率和死亡率分别为每十万人 37. 29 例和 28.14 例,均位列第一 [1]。这样看,胰腺癌似乎是“大巫见小巫”了。
3 I, H7 E% f4 e( H$ j+ m1 X( ^" T7 L; T9 k* A1 @
可若对比五年相对生存率,胰腺癌可谓是“众癌之王”。这个词并不是说治疗后只能活五年,而是指经过五年治疗仍然存活的患者比例,数值越高说明被治愈的概率越大。
: ?4 }( \ A% V) B) `; b: i, y f C/ u2 t
根据在《柳叶刀》上发表的一项基于中国 17 个癌症登记处人群数据的研究,中国 2012-2015 年所有癌症合计的五年相对生存率达到了 40.5%,而在十年前,这一数据还只有 30.9%。
& U0 m0 v# I F" W5 [ M5 T/ x, o& ~! l! v2 Z$ x% e% L9 V% L3 z$ M
然而,在许多癌症的生存率不断提升的时候,胰腺癌的生存率却开起了倒车。2012-2015 年,胰腺癌的五年相对生存率仅为 7.2%,在所有癌症中倒数第一。
$ g* Z4 k8 l; U* x/ J
6 r0 d/ G6 t+ C为什么胰腺癌生存率这么低?
5 A; `5 U, Z: ]# u3 s w
2 Y3 Z6 ?# h7 A6 \3 k首先是发现太难了。如果把发现癌症的过程比喻成对着地图寻找出口,那胰腺癌无疑是拿到了一张“8D 魔幻立体”地图,属于地狱级难度系数。
$ N- V Y% u! T2 _2 |/ @$ ^
; D0 L5 K; n! G: i3 G这不得不提到“癌王”的温床——胰腺。它既要生成胰液,用来帮助消化我们日常吃到的食物,也产生控制血糖的胰岛素,维持身体的血糖平衡 [3]。
8 I9 F, J! R0 N7 q. A( M2 \8 q6 H: A# F2 D7 U& K$ m3 I
如此重要的胰腺,却是个“隐居”的器官,躲在胃和脊柱之间,被肝脏、胆囊、十二指肠等一众脏器牢牢包围 [3]。位置的特殊,导致常规的体检很难发现早期的胰腺癌,为其“猥琐发育”提供了绝佳的条件。
9 s* o$ B# L. ^1 c
# M5 F8 Z9 j1 A, `; R9 b而且患者在早期通常也没什么症状,很难接收到身体发出的求救信号。
1 f9 W( ~; M; ?' d7 q2 B- F
2 O i7 a6 \% L2 h% h3 @( |进入中晚期,胰腺癌的临床表现又都是些既不典型、也不特殊的特征,比如腹部胀痛、体重减轻、消化不良等, 就容易被误诊为肠胃疾病。
$ l; v8 m6 b: ^5 K& b" i F5 a8 E
Z! E# [0 l: k' ]% m
胰腺癌,太能伪装了。所以,多数人确诊胰腺癌时已经是晚期,肿瘤扩散到了胰腺以外的其他器官,譬如肝脏或腹膜 [4]。
, H. U& J3 Y: \, T8 B4 D6 I7 v$ E8 A' _! }' f+ b9 W# g' ?
这时,近八成的患者会因病期太晚而无法选择手术,这是胰腺癌根治性治疗的唯一方式。可即使做了手术,也有近一半的人会在九个月内复发 [5]。
) N Z \: `* e% X' t
$ I; N% [. V1 e将胰腺癌与死亡画上等号,不是没有理由的。
% `& X9 D6 v; e
3 T5 q, d9 a# O4 X9 m7 W% U
胰腺癌,盯准男性和发达地区
6 u9 |0 i4 M* l$ _: ^7 k6 x# O
" V9 U( Q# t5 Q虽然人们常说“疾病面前,人人平等”,可其实不同癌症之间,还是存在着具体的性别“喜好”。
A9 S' H! n+ t0 E: x( B. y
: b2 |: J" M8 S% o1 a B9 u; }7 m p女性最高发的癌症是乳腺癌、甲状腺癌和子宫颈癌,而肺癌、结直肠癌、胃癌和肝癌更容易盯上男性
4 M) u3 k! R! E5 [6 W* I0 L! d; Q5 T7 H w! P
胰腺癌,也更“偏爱”男性群体。2017 年,男性胰腺癌的发病率和死亡率分别为女性的 1.46 倍和 1.48 倍
( f$ c; |- {. @, a7 Y& A8 o3 @ w m- A9 g
造成胰腺癌“重男轻女”局面的,可能是两性在生活方式上的差异
! R- u. B& S6 z, y% X2 U$ {9 j
. L$ G0 n" I" K3 f: W9 g
直白地讲,男性生活习惯更差,接触到的致癌物质更多,众所周知的就有吸烟。根据中国国家卫生健康委员会的数据,2018 年中国男性吸烟率为 50.5%,女性仅 2.1%,相差极为悬殊
d7 t* T) R: A2 O4 S( E, Z
; s7 J( K% p- U ?生活压力很大,一天一包华子固然解压,但《美国国家癌症研究所杂志》上的一项研究显示,每天一包烟会导致患胰腺癌的风险增加 5-6 倍
" {8 V. w4 {! e
- y2 K3 h& f6 R, b1 Q
除了性别差异,胰腺癌在地区分布上亦是厚此薄彼。
# \& M. {# N2 G. s
0 M2 R4 S; P" d9 B一项探讨胰腺癌与社会经济发展关系的研究指出,人均 GDP 水平较高的国家或地区,胰腺癌的发病率和死亡率也都较高
1 ^- M3 X0 ?( I1 h
; Y" H" c! \1 h/ O1 r
在中国,2017 年城市和农村中每十万人中分别会有 4.51 个人和 3.74 个人罹患胰腺癌。东部地区的胰腺癌发病率最高,其次是西部和中部地区
1 i! ~6 y8 O, P6 Q* a; N0 {
& S: ^) o6 R+ E/ E9 b3 w8 ~& d不过,由于胰腺癌成因非常复杂,不同省份之间其实差异非常大。
0 U/ n8 i# i) A" f- A$ ]/ F
( G. O, j0 ^& ?! M0 R尽管《中国肿瘤登记年报》并未公布省份数据,但有学者通过 2017 年全球疾病负担研究的研究结果,对全国各省市的胰腺癌情况进行了对比,结果显示,同是东部地区,江苏、上海、辽宁、黑龙江和天津的死亡率位居全国前五,而广东、福建的死亡率,都不到江苏的一半
' B+ V9 G$ } y7 y( J3 D7 u
, G0 L8 I/ M. b A- C2 O. Q但整体来看,除了北京,其他 31 个省市 2017 年的胰腺癌死亡率,对比 1990 年都有大幅上升。其中,河北、四川的死亡率增长率都超过了 90%,河南更是高达 104.28%
8 M0 N# L7 H7 \1 Q) @7 {& j2 \- [7 s# o1 _/ F
8 V3 P; }1 ?# X" U: Q# R死亡率普涨,一方面可能与胰腺癌的诊断技术提高,以及肿瘤的死因登记监测系统越来越完善有较大的关系
6 l, G* a5 s2 {4 w8 \& U6 A9 ?0 J2 [/ A( V
另一方面,可能与人口老龄化有关。
5 p8 @8 {- y3 A2 F3 C3 k8 M
: b* C, n2 v7 T
胰腺癌非常“针对”老年人,死亡率在 50 岁之前都不算高。但随着年龄的增长,死亡率会出现大幅度上升,并在 85 岁及以上年龄段达到峰值
5 v& | W$ W$ y" Q! V0 L8 z# {* E+ G) l2 y- y" Y
年纪越大的人,在过往的人生经历里积攒的危险因素会更多,患上胰腺癌的几率也就更高。
" [! K6 U/ G6 E$ h2 L: l i( a/ Z/ U8 m' F7 q$ {1 e; a
“众癌之王”的帮凶,都有哪些
2 d/ I3 o# f1 z5 i6 q
O, i7 v! L/ O0 u' L
 , e* s6 |) F4 g" @
2 T* ~/ Q* Z* y: q3 c, {& ^
, e* s6 |) F4 g" @
2 T* ~/ Q* Z* y: q3 c, {& ^有人将胰腺癌形容为最会放毒箭的刺客,一直悄悄跟着,等某天自己积满危险因素,便会开弓要了自己的命。
: _4 i+ o5 q. t8 p* g8 g
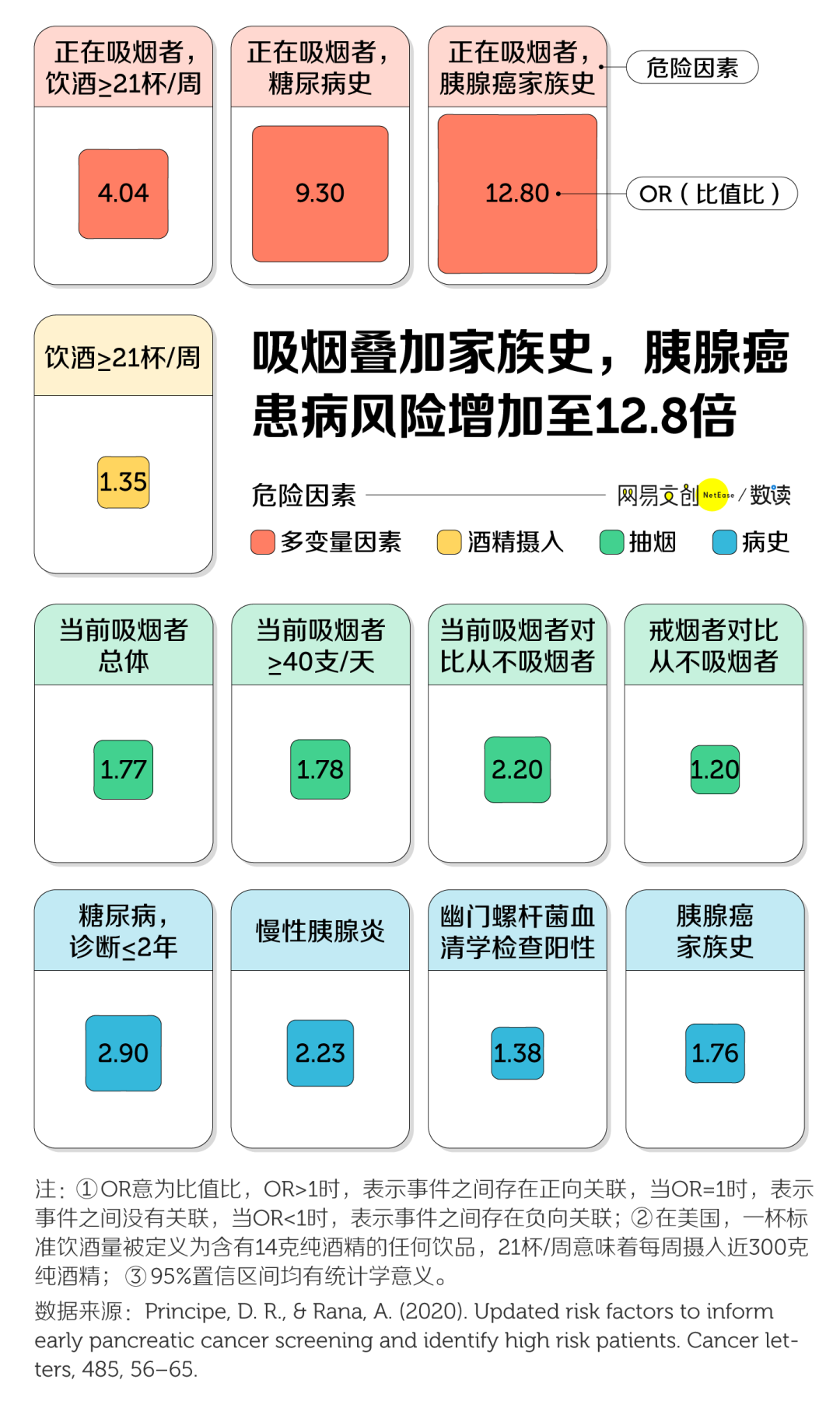
y4 Q9 y* z' w) `2 W而糖尿病患者,恰恰是最容易被胰腺癌“尾随”的群体。由于胰腺具有分泌胰岛素的功能,所以糖尿病和胰腺癌的关系十分密切。
1 ]. a% W5 B% Y6 W a% F8 b& y
5 c8 A$ Z, W h7 y6 h: j/ j; Z一项针对中国 50 万成年人的研究发现,糖尿病患者患胰腺癌的风险约为普通人群的两倍。被诊断为糖尿病的时长越久,风险就越高
# ?' f- }0 H( Y$ V. H4 f
( I8 `9 s/ e2 f; }而如果在确诊胰腺癌前不久出现了新发糖尿病,很可能就是胰腺癌惹的祸。
+ w6 B$ a) a3 w5 l6 J# h. |9 H
: P4 W# [1 v6 ?6 V发表于《临床肝胆病杂志》上的一项研究指出,在胰腺癌确诊前 2-3 年里,有 85% 的患者有高血糖,甚至糖尿病的症状;确诊的前一年,更是糖尿病发病高峰期
+ C1 ~+ \8 z9 W8 A5 H$ v' d; e) ?6 l
这使得一些医生在对患者进行初步诊断时,容易只看到糖尿病,却忽视了背后潜伏着的胰腺癌。
+ D8 i" m0 U1 f
+ ]; V. q- E: \6 E- V. I$ U: Q总和糖尿病相爱相杀的肥胖,也是胰腺癌的罪魁祸首之一,它会使胰腺癌的发病率增加约 50% [9]。
( o6 N6 O0 E9 m$ I2 R
* ^$ A' r9 p, ~# l# D& X% {% Y因肥胖而造成胰腺癌患病风险增加最明显的,是 30-39 岁的超重或肥胖人群 [15]。那些白天久坐、不运动,晚上回家用炸鸡可乐对抗工作压力的打工人,可得当心了。
( z- f! n, y. r N+ S6 o
# e6 j" l: m7 ?) u! m& A此外,根据美国伊利诺伊大学医学院的研究,已明确的胰腺癌“帮凶”还有胰腺癌家族史和慢性胰腺炎。
J9 j* i; z+ n
/ z- ]. R( `* g1 J; ^% O- V当这些风险因素叠加,比如一个人是老烟枪,家中长辈又有人得过胰腺癌时,他患上胰腺癌的风险会比普通人增加 11.8 倍
0 M0 i; A7 o, {. _8 ~3 W, U0 P
8 Y8 j0 Z" E8 h8 M
所以,有上述情况的都是胰腺癌的高危人群,在常规体检之外,最好也进行下胰腺癌的筛查。
8 N1 m- C" ] V" l' ?
( s3 Y' w- @* o$ U. J
高危人群的首次筛查应在 40-50 岁进行。如果有家族史,则筛查时间应比家族中胰腺癌患者发病年龄早 10-15 岁。第一次筛查显示异常的话,建议根据情况选择手术或者 3-6 个月定期复查
$ @6 x& | H: M; S; f7 ?; W8 n4 G1 D6 R$ A% l" h/ W9 [- _# ?# s
目前,《胰腺癌诊疗指南(2022年版)》推荐的胰腺癌影像检查方式包括超声内镜、CT、核磁共振
( K/ y0 M: [6 F/ t3 Z2 V7 H
9 Z1 d& } @+ Q. \
其中 CT 是目前检查胰腺的最佳方式,优点是可以显示病灶的大小和部位,但显示肿瘤与周围部位关系的能力比较弱。当出现鉴别困难时,核磁共振可作为 CT 的重要补充
& U0 v7 }7 @/ y+ K3 {. O
! C, J* @+ y. _" r这些检查很贵,在有些城市甚至要排几个月的队才能轮到自己。但对于生存率极低的胰腺癌来说,越早发现,生机越大。
' d5 V1 m9 y, d+ [0 H
0 e+ x9 N2 @# K% l. K `2 N
 * s9 e0 I1 Y7 I0 S3 {$ [9 w% G6 L" g z) G5 H1 A& A
* s9 e0 I1 Y7 I0 S3 {$ [9 w% G6 L" g z) G5 H1 A& A
至于普通人,不妨掐灭香烟、放下酒杯,别让一时的愉悦像年少时开出的枪,若干年后停下来转过身去,子弹正中眉心。
$ I) z" U) C0 O4 k, v& P0 @, _7 Q
0 h2 B. P# i" q