这几年大家对结肠癌筛查日益重视,很多朋友会想到给爸妈做个肠镜看看是否有息肉,但常常是第一次肠镜发现并切除了息肉,之后就不知道该不该复查,需要隔多久去复查,今天就来说这个问题。
4 R3 ?- S; C/ S
. [* c' O2 O2 n+ h: a) X: s1.什么是肠息肉
; ^0 @1 W) V8 r7 G8 l' T2 S
2.肠息肉的类型和特点
3 S+ A: d1 W7 ^' t# E( l3.各型肠息肉该如何处理
) s6 m# E [+ B. j7 P
4.各型肠息肉治疗后的复查
# J* n( u; Q7 K$ ^; b& b
& M$ l5 [3 ^ s' |# o" m什么是肠息肉
5 i& u2 Y1 u, I! @( e
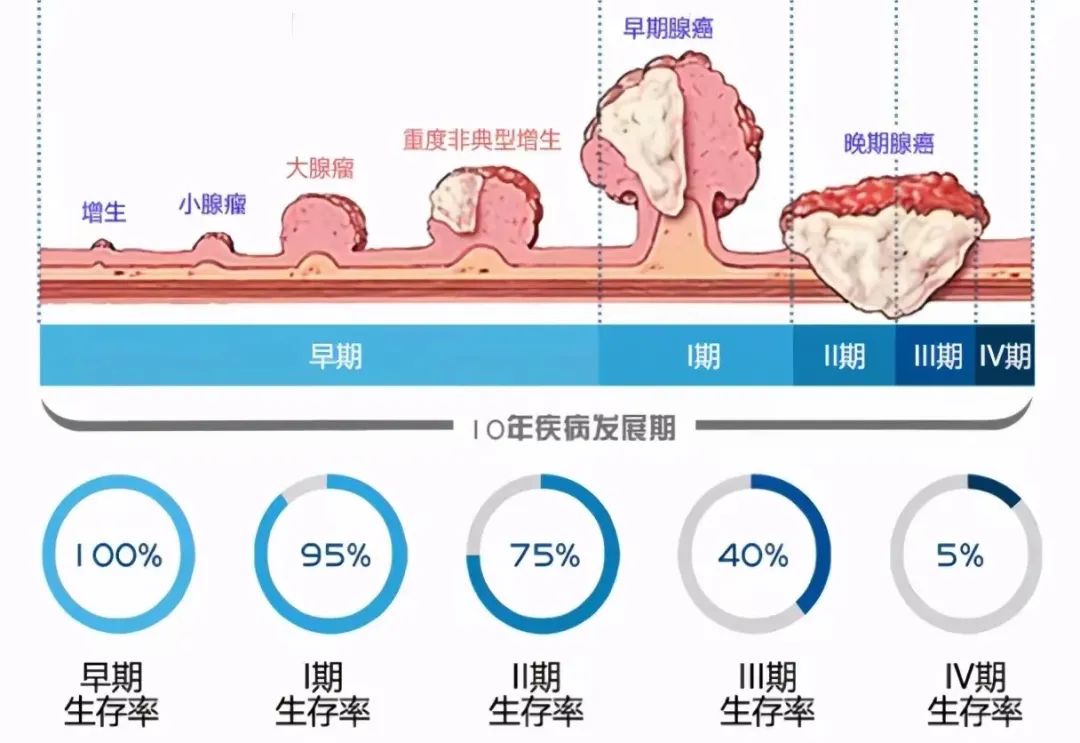
. C- r5 ~$ t( h/ E3 C6 e肠息肉是指突出于肠腔内的组织肿块,发生率很高,除少部分患者可能出现溃疡出血或梗阻外,大多数患者都没有症状。
: N& |' p" v/ K: N! X1 q4 M结直肠癌相对其他消化道肿瘤来说更具规律性,大部分都是由息肉逐渐进展到肿瘤的,这个时间大概是10年左右。
' s0 x! t5 H0 w. s
 4 `6 N7 H. z( \ f1 e6 S
4 `6 N7 H. z( \ f1 e6 S因此可以将息肉视为结直肠癌可能的先头部队,而这些息肉“进化”为肿瘤的可能性取决于各自的病理类型和最初发现时的大小、个数、是否有异型增生等因素,这些因素也决定了结直肠息肉是否需要切除和切除后的随访复查策略。
) Z+ i7 k, q7 s& z4 a+ @9 g, b- Q' p* i$ h+ o3 Z# C [# U' T
肠息肉的类型和特点
7 I/ h1 Q: Q; u: U8 r' j
5 y0 b6 c! |+ D& X肠息肉根据其病理类型,常被分为肿瘤性息肉(如腺瘤性息肉)和非肿瘤性息肉(如炎性息肉、增生性息肉等),具体的分类及各自特点如下:
5 O9 W% r9 x# l8 l& ]
2 s b& I. F5 _1 x% d0 W2 @ 1. 炎性息肉
8 c* O, p C0 b' n
是一种非肿瘤性息肉,主要由黏膜上皮、间质和炎症细胞组成,常见于慢性结直肠炎的患者。一般来说无症状的炎性息肉是不需要特殊处理的,但如果出现出血、梗阻等症状,可能需要切除息肉等手术。
4 B7 x4 E" [) ~1 ^4 Z/ A& s! W6 q: W9 [5 |* {8 f- w" c
2. 错构瘤性息肉
! \ J; y5 h- x9 Z) Z) y1 t也是一种非肿瘤性息肉,是正常组织经过紊乱生长形成的肿块,包括幼年性息肉、Peutz-Jeghers综合征等。但幼年性息肉病综合征(JPS)和部分进行性生长的Peutz-Jeghers综合征(PJS)患者的结直肠癌发生风险是升高的,需要注意。
8 J3 q# G- N1 X" Q& |6 C( N+ K4 v% L6 q4 L0 z8 K
3. 无蒂锯齿状病变
! E+ ^7 T2 {" F: y
无蒂锯齿状病变(SSL)是一组性质各异的息肉类型的统称,包括增生性息肉(HP)和传统锯齿状腺瘤(TSA)、无蒂锯齿状息肉(SSP)等锯齿状息肉。这组息肉发生恶变的风险是有很大差异的,并且病理分类仍在不断变化之中。我们根据这类息肉的癌变风险由低到高排序,为各位列举各自特点:
8 {; |( Q1 K, l6 u9 t
9 d2 J- u, i% B8 C: b* _增生性息肉(HP)是最为常见的非肿瘤性息肉,通常位于直肠-乙状结肠交界处,直径多<5mm,没有异型增生;
- J6 N9 [$ Z" y8 _' V" ~% Y无蒂锯齿状息肉(SSP)更多见于近端结肠,可能伴或者不伴有异型增生,临床处理上与腺瘤型息肉类似;
1 ]% y) h6 c) V& H# F% A& D
传统锯齿状腺瘤(TSA)更多见于直肠-乙状结肠交界处,常有弥漫性的异型增生,虽多为轻度,但癌变风险较增生性息肉高,在临床处理上与进展期腺瘤类似。
+ R# u! }9 V/ y
* I" w6 h8 j9 p$ O/ S 4. 腺瘤型息肉
' w* `& f$ Q0 o2 L4 P
是最常见的结肠息肉类型,约2/3的结肠息肉被证实为腺瘤,属于肿瘤性息肉,有癌变风险,需要我们重点关注。
! A# f; m* g; A0 ^* w$ F
- E" b- I, c# ]. p/ \0 e6 c7 | `
年龄、性别(男性)、体重指数(BMI)、缺乏运动等都是腺瘤型息肉的危险因素,前两者虽无法改变,但我们可以通过积极运动、控制体重、合理筛查来降低其风险
% m5 p) O3 r% j z, {, i
1 B/ h, U% u, b7 ^# s
腺瘤型息肉根据病理类型的不同,又可以分为管状腺瘤、绒毛状腺瘤和混合型腺瘤,我们同样根据单个息肉的癌变风险由低到高排序,为各位列举各自特点:
, r% s% E) q" N0 q! m1 z b: ^4 Z
3 O v3 D- h7 y; E# @+ a7 b7 F管状腺瘤:占结肠腺瘤的80%以上,为圆形或椭圆形的息肉,直径通常<10mm,癌变风险较后两者为低;
. o3 e2 M3 f2 S: x! S& g混合型腺瘤:为管状腺瘤和绒毛状腺瘤的混合类型,占结肠腺瘤的5%-15%,癌变风险在腺瘤型息肉里居中;
9 T0 h+ F/ M; q- n' C
绒毛状腺瘤:占结肠腺瘤的5%-15%,绝大多数为单发,一般体积都较大,直径多>10mm,癌变风险为三者最高。
, b2 H5 ^7 M# u
( S( Y, @. O7 ?; ~各型肠息肉该如何处理?
; ^* N9 [4 w$ l9 h: r# P. U' W( d8 o3 {% Y# p4 D6 D
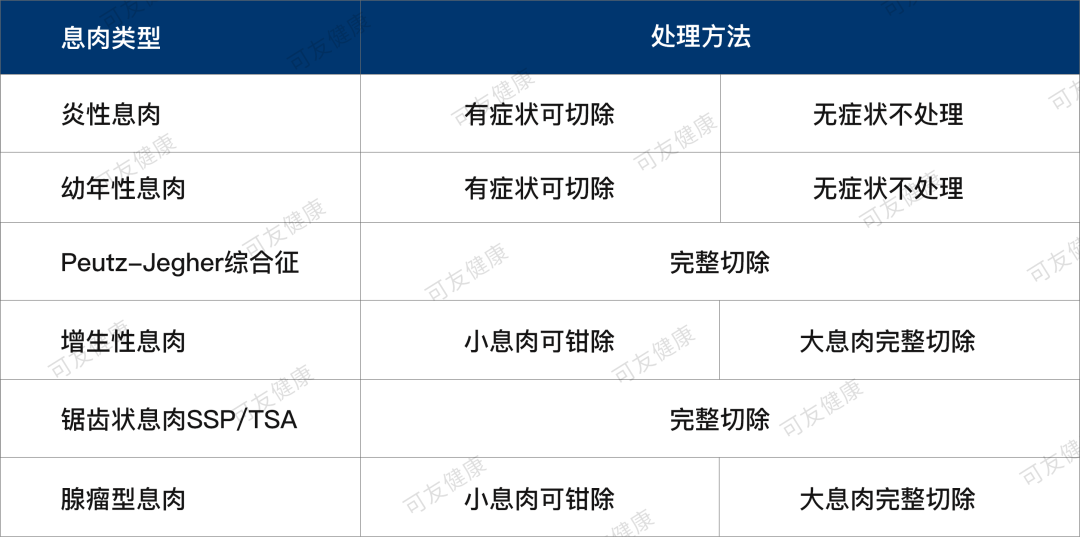
这个问题说起来会比较繁杂,也相对专业,需要有经验的内镜医生来决定具体的处置。在这里给大家简单列了个表,有兴趣的朋友可以多了解一些:
6 P+ [, {' q4 G6 x& g; D2 M
 0 e5 I# A! @2 l( R
& k0 t2 s) ?* R$ _+ V
0 e5 I# A! @2 l( R
& k0 t2 s) ?* R$ _+ V各型肠息肉的治疗后复查
1 d% |' r) d- L) M- A( X8 [* ?
. F4 `, z% b8 J1 j其实,肠息肉的发现和处理离不开高质量的肠镜,但这个偏偏是目前最棘手的问题,很多时候患者会因为肠道清洁度不佳、手术医生的技术等客观原因造成重复检查或短时间内频繁复查肠镜,这主要是为了防止一些重要病变(腺瘤、溃疡、出血等)被漏检。
+ R% T0 F+ O' T" X9 T
& [4 Y2 U- f' w1 L' @
所以我们这里讲的复查频率,是建立在一个相对理想化的高质量肠镜基础上的,但基于目前国内肠镜检查和手术的现实情况,还是提醒大家,如果条件允许,可以在下面这些建议的基础上缩短复查的频率,尽量不错过可能的病变。
+ [/ f1 ?# m: j, d' p! n. u9 H
. x! X2 a7 ~* N8 m. Y' ~* u* a
我们主要参考美国结直肠癌多学会工作组(USMSTF)的最新指南建议,给到大家如下的计划:
3 z. b1 K' K! ?6 n- J* W0 f2 I2 X9 O
1. 腺瘤型息肉的复查推荐:
3 S6 c: q% ]3 ?( {
1~2个管状腺瘤,且<10mm,7~10年复查肠镜;
4 O- j+ R2 |9 X3 @0 B3 D1 X3 n, z
3~4个管状腺瘤,且<10mm,3~5年复查肠镜;
' m8 J9 u0 ]0 ~# u" ~ H& U; l5~10个管状腺瘤,且<10mm,3年复查肠镜;
$ b+ J9 v! [7 i
' p& [' Y: [0 w4 O$ p腺瘤型息肉(不论是否含有绒毛成分)≥10mm,3年复查肠镜;
9 j5 z( I3 X' G# T' p
混合型腺瘤或绒毛状腺瘤(不论大小),3年复查肠镜;
% U; y9 ?9 D1 O伴高度异型增生的腺瘤,3年复查肠镜;
6 F E7 K% V+ F3 A# {3 s F" R
腺瘤型息肉个数>10个,1年复查肠镜;
0 ~: e# i5 o& I" X分块切除的≥20mm的腺瘤,6个月复查肠镜。
- U U5 z9 B; _2 ]3 z; J* o! B' `; f
2. 锯齿状息肉SSP/TSA的复查推荐:
' O5 ]+ r4 m( H1 d1 n/ ?
1~2个无蒂锯齿状息肉(SSP),且<10mm,5~10年复查肠镜;
6 ]7 y: @0 g- h( F4 V2 Z0 F/ N! S& K8 i9 _7 |
3~4个无蒂锯齿状息肉(SSP),且<10mm,3~5年复查肠镜;
/ k3 }; I$ H9 I5~10个无蒂锯齿状息肉(SSP),且<10mm,3年复查肠镜;
2 P% [- o$ d6 S' J/ |, Z6 T/ Z2 a
无蒂锯齿状息肉(SSP)≥10mm,3年复查肠镜;
1 L3 U" l( h7 g/ o
蒂锯齿状息肉(SSP)伴异型增生,3年复查肠镜;
$ q) h$ F) P! i& i: c: R
传统锯齿状腺瘤(TSA),3年复查肠镜;
3 [ z4 U: v$ D$ n j$ `, E分块切除的≥20mm的无蒂锯齿状息肉(SSP),6个月复查肠镜。
' M6 a: p9 m( _* O- V8 l( _4 v
* b$ M7 K5 b5 K) j1 _
3. 增生性息肉的复查推荐:
; v0 d/ _% z: @4 c0 _. H/ N2 `% H! |6 A- s& m& q. m# Q
个数≤20个,且大小<10mm的增生性息肉,10年复查肠镜;
- ]' i4 m V* _) q
增生性息肉≥10mm,3~5年复查肠镜。
8 |) E9 H. Y3 V" |
% \; ]2 S6 N( V 4. 首次肠镜未发现任何息肉的,推荐10年后再次进行肠镜检查。
- g8 M' Q% K2 ?* U8 [- z1 p5 H+ [/ s" K6 S$ R
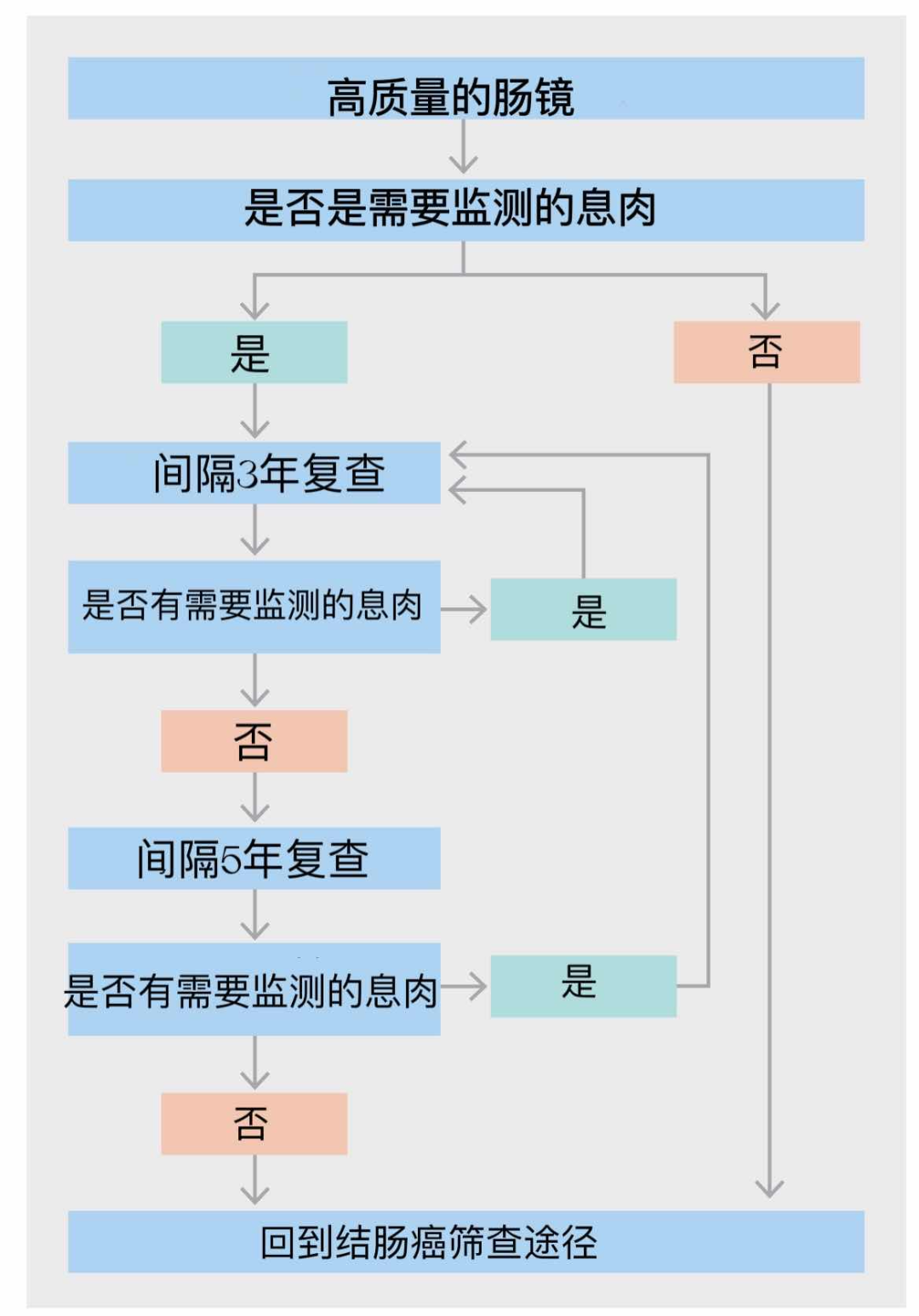
上面的计划相对全面,但却比较复杂。而出于安全考虑和避免医疗资源浪费,欧洲胃肠道内镜学会(ESGE)也发布了新版的息肉切除术后结肠镜监测指南,里面的推荐相对来说就简单很多了,该学会定义了一部分“需要监测的息肉”并建议按照初次发现3年后复查、再次发现5年后复查的频率进行监测。
. a8 b" L7 B# O4 |6 W ^" D- l( P1 v/ F& z3 V% l' [
“需要监测的息肉”主要有以下3种:
, G7 }3 U: T1 Y3 B9 V
( H8 ^0 I' M+ j* Z- U/ s完全切除的息肉中至少有1个≥10mm,或伴有重度异型增生;
9 }% T8 ^/ a. k( D" x/ g
腺瘤型息肉的个数≥5个;
& v' ?) d7 E) r1 h" j锯齿状腺瘤SSP/TSA≥10mm,或伴有异型增生。
" N2 b7 o, j0 f2 O }2 @! G而对于分块切除≥20mm的息肉,不论其病理类型,均建议在术后3-6个月进行首次肠镜复查,1年之后进行第二次肠镜检查。
$ [( J. G1 c( W' l0 H; _
 ! v# U+ N, F- p" h5 _7 S# q
8 q; }" S' g8 i# @$ ?! T
! v# U+ N, F- p" h5 _7 S# q
8 q; }" S' g8 i# @$ ?! T最后再跟各位强调一下,一般风险的人群建议在45岁的时候做第一次肠镜筛查,如果发现并切除了息肉,一定要注意保留肠镜手术和病理报告,并与医生讨论后续的复查计划,千万不要做完了肠镜就结束了
4 F$ O' N; @ q, q) n7 n8 T
% g0 ~; ]* s* X/ O% B7 I, F